Las vías de acceso para la nutrición enteral, hay que diferenciar a los pacientes según necesiten acceso a corto o a largo plazo, y a su vez, hay que valorar si éstos requerirán que se administre la nutrición enteral intragástrica o intestinal. Aunque el sondaje nasogástrico es un método sencillo y fácil para administrar la nutrición enteral en los pacientes a corto plazo, se debe valorar una gastrostomía en los pacientes que precisen nutrición enteral durante más de dos meses.
Antiguamente las sondas de alimentación estaban hechas de cloruro de polivinilo (PVC) o de látex. Pero actualmente las sondas están hechas de silicona o poliuretano. Si bien las sondas de silicona son más blandas y cómodas para el paciente, su diámetro interno es menor que el de las de poliuretano y se obstruyen con facilidad. Las sondas de poliuretano, aunque son un poco más duras, tienen un diámetro mayor y actualmente son el material de elección en una sonda de nutrición enteral.
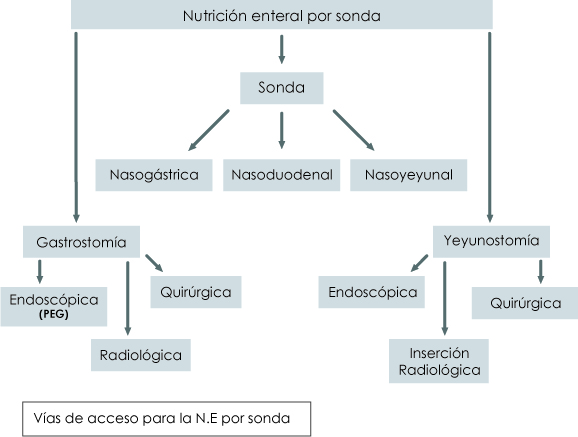
Sonda Nasogástrica (NG)
Es el método más simple, fácil y más extendido de acceso enteral a corto plazo. Se introduce un tubo a través de la nariz hasta el estómago pasando por el esófago. La longitud necesaria para alcanzar el estómago puede estimarse midiendo la distancia desde la punta de la nariz al lóbulo de la oreja, añadiendo la distancia del lóbulo de la oreja a la apófisis xifoides (elemento más pequeño y variable del esternón).
La confirmación de su emplazamiento se realiza insuflando aire por ella, auscultándolo en el epigastrio y aspirando el contenido gástrico. Ante la duda, siempre debe realizarse una radiografía de abdomen de control.
La indicación de nutrición enteral por sonda nasogástrica, es la incapacidad del paciente para una alimentación adecuada por vía oral y es de elección en pacientes con mínimo reflujo gastroesofágico y buen vaciamiento gástrico. Las contraindicaciones de una sonda nasogástrica son la obstrucción del tracto gastrointestinal en la zona orofaríngea, esofágica o gástrica e historial de reflujo astroesofágico grave y gastroparesia. Las complicaciones son menores e incluyen irritación nasal, decúbito por la sonda nasogástrica, sinusitis y otitis medias, y posición incorrecta de la sonda con obstrucción.
Este tipo de sonda de alimentación se utiliza generalmente para la nutrición a corto plazo, por lo general menos de un mes, aunque algunos bebés y niños pueden requerir su uso durante un largo plazo.
Este tipo de sonda presenta una serie de inconvenientes para el paciente, ya que puede salirse con facilidad, deteriora la imagen corporal y además se obstruye con frecuencia y es algo incómoda para el paciente.

Sonda Bucogástrica u Orogástrica.
Es un tubo que se introduce a través de la boca hasta el estómago pasando por el esófago. Comprobaremos el buen posicionamiento de esta sonda realizando las siguientes comprobaciones:
Usando el fonendo sobre el área gástrica y realizando una inyección de unos 20 a 50 ml de aire y comprobando si suena en el estómago.
Otra forma, sería aspirando contenido, si sale damos por hecho que estamos en el estómago.
Por último si colocamos el extremo distal de la sonda en un vaso con líquido, y vemos que no realiza burbujas, supondremos que estamos en el estómago.
Duodenal o Yeyunal (Sonda Nasoentérica)
Se colocan cuando existe alguna dificultad en el vaciamiento gástrico, y puede colocarse durante una laparotomía, manualmente a la cabecera del paciente, por endoscopia o radioscopia.
La nutrición enteral por sonda nasoentérica está indicada en los pacientes que no toleran la nutrición enteral intragástrica o en los que existe gran riesgo de reflujo gastroesofágico y aspiración pulmonar.
Son similar a una sonda nasogástrica, pero ésta se hace pasar a través del estómago y el yeyuno, la sección media del intestino delgado. Estos tipos de sondas se utilizan para las personas que no pueden tolerar la alimentación en el estómago, debido a la disfunción de este órgano, alteración de la motilidad gástrica, reflujo o vómitos intensos.
Sonda Yeyunonostomía
Consiste en practicar un acceso por vía quirúrgica en el yeyuno, para administrar la nutrición enteral. Las yeyunostomías pueden ser temporales o definitivas, y pueden realizarse como un procedimiento aislado o bien formar parte una operación mayor.
En la yeyunostomía el intestino mantiene su motilidad y su función absortiva en el postoperatorio inmediato, lo que permite iniciar precozmente una alimentación yeyunal a las pocas horas de una intervención de cirugía abdominal, manteniendo el trofismo intestinal, con menor translocación bacteriana, menos complicaciones infecciosas y evitar los riesgos y costes de una nutrición parenteral.
Es una sonda suave de plástico que se coloca a través de la piel del abdomen hacia la parte media del intestino delgado. Esta sonda lleva alimento y medicamento hasta que la persona está lo suficientemente saludable para alimentarse por la boca.
Gastrostomía
La realización de una gastrostomía en pacientes que demandan una nutrición enteral prolongada, conlleva una serie de ventajas sobre la sonda nasogástrica, ya que deja la cavidad nasofaríngea libre y se producen menos complicaciones derivadas del efecto mecánico de la sonda.
Por otro lado, la gastrostomía queda oculta, por lo que no marca al paciente desde el punto de vista psicológico, por lo que se puede mantener más tiempo y permitirá una mejor transición entre la retirada del soporte nutricional y el comienzo de la alimentación oral en pacientes con disfagia neurógena o mecánica.
La gastrostomía quirúrgica ha sido la primera técnica de acceso alimentario al estómago, hoy día ha sido totalmente desplazada por las gastrostomías percutáneas endoscópicas y radioscópicas, que presentan menos morbilidad y coste.

La sonda nasoduodenal y nasoyeyunal se utilizan preferentemente en aquellas enfermedades que originan reflujo gástrico importante, para prevenir y evitar complicaciones. También son usadas frecuentemente en pacientes pediátrico.
Condiciones de administración
Se debe realizar a temperatura ambiente o 37ºC máximo, la dilución ideal es 1 ml por caloría. Y debe ser adminstrada a un ritmo de seis a ocho tomas cada tres horas (horario bolus), cada 24 horas (débito continuo permanente) o durante 16 – 18 horas con reposo nocturno (débito continuo).
Dependiendo de las cantidades a perfundir, los débitos de administración y la dilución se verán modificados.
Los controles bacteriológicos deben ser periódicos y deben estar asegurados por el Servicio de Microbiología.
La eficacia nutricional y terapéutica incluirá controles clínicos diarios y biológicos, así como controles antropométricos cuando se crea conveniente.
Prevención de Complicaciones
La programación debe ser individual para cada paciente y en todo momento debe contar con vigilancia y control de toda la cadena (elaboración, distribución y administración).
Así mismo se realizará un control, del mantenimiento y se hará un revisión de las sondas y el material periódicamente. También se tendrán en cuenta los controles biológicos y de la calidad.
El paciente que lo requiera contará con el apoyo de la unidad de soporte psicoterapéutico.